Začal nový rok. 2021. Přemýšlela jsem, co se všechno stane. Jak dlouho budu chodit na dialýzu? Dočkám se vůbec transplantace? A jak to bude s covidem? Samé nepříjemné otázky. Řekla jsem si, že nemá cenu se trápit dopředu, protože dopředu nikdo nic neví, jak s oblibou říká můj šéf. Tedy už bývalý, protože do toho všeho jsem změnila pozici v práci a od ledna jsem nastoupila na jeho místo.
Opět jsem zajela do stereotypu práce-dialýza-volno a čas letěl jako splašený. V práci jsem si zvykala na novou funkci a často jsem si brala počítač na dialýzu. Jenže během ledna jsem však zaznamenala, že se postupně zvyšuje množství vody, které ze mě odčerpávají při dialýze. Když už hodnoty stoupaly ke dvěma litrům, začal mi vždy v průběhu procedury klesat tlak a cítila jsem se slabá. Když jsem šla domů, klepaly se mně nohy a cítila jsem se vyprahlá. Doma jsem si musela pokaždé lehnout a zase jsem se cítila o něco víc unavená. Při dialýze mě začaly chytat mírné křeče do prstů u nohou. Samozřejmě jsem věděla, že se to stává a může stát, nebyla jsem si však jistá, kdy je to normální a kdy už ne. Na začátku jsem totiž dostala kartičku dialyzovaného pacienta, kde bylo velkým červeným písmem napsáno „v případě křečí trvajících déle než hodinu po dialýze, volejte na číslo…“.
Tak jsem to neřešila, až se mi jednou po 3 hodinách na křesle udělalo blbě a zamotala se mně hlava. Byla jsem opravdu vyděšená, protože podobný stav jsem ještě nikdy v životě nezažila. Obsluhující sestra zastavila stahování vody a po napití čaje jsem to rozdýchala. Bylo to vlastně logické. Po podzimním blitíčkovém hubnutí přišlo opětovné nabírání váhy a tím se moje přírůstky zdály větší. Požádala jsem tedy o přeměření množství vody a ukázalo se, že jsem opravdu přibrala. Navýšení suché váhy o kilo záhy vyřešilo všechny nepříjemné stavy během dialýzy. Zatím.
Po první nepříjemné zkušenosti jsem začala řešit přírůstky před každou dialýzou a snažila jsem se, aby byly co nejnižší. Začala jsem s přesným odměřováním tekutin na 1750 ml za den. Před dialýzou jsem nic nejedla a jen jsem si lokla pití. Přemýšlela jsem dokonce nad oblečením, aby vážilo co nejméně (což uprostřed zimy moc nešlo). Život se teď smrsknul jen na počítání, kolik ještě mohu vypít a do každodenní rutiny se přidal nový element. Permanentní žízeň.
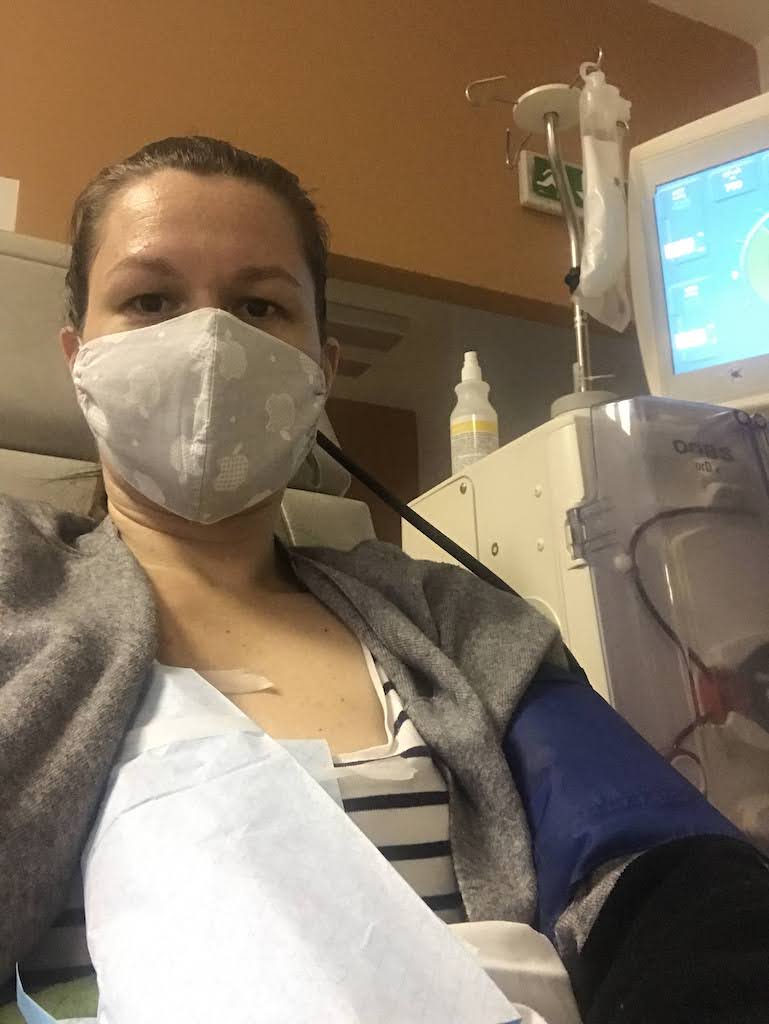
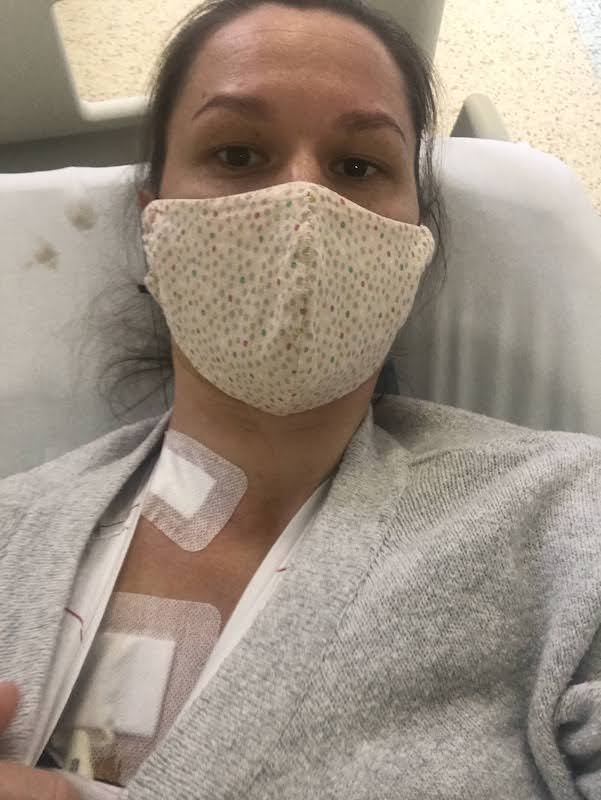
Když jsem poprvé zaznamenala, že po mytí vlasů je kolem sítka odpadu víc vlasů než obvykle, mávla jsem nad tím rukou. Když se to ale opakovalo po každém mytí, zjistila jsem, že vlasy padají prakticky pořád. Kartáč plný po každém pročesání, každé prohrábnutí vlasů znamenalo hrst mezi prsty. Nikdy jsem nebyla typ, co by se hroutil ze vzhledu, ale přiznám se, že ztráta vlasů zasáhla moji psychiku víc než bych čekala. Během necelého měsíce se culík ztenčil snad o 80 %. Nebyla jiná možnost, než zbytek vlasů razantně zkrátit. Chvíli jsem uvažovala, že půjdu dohola. Nakonec jsem objednala šátky a čekala, kdy najdu odvahu je začít nosit. Ten moment nastal ve chvíli, kdy mi začala prosvítat kůže na hlavě. Ze začátku jsem se cítila divně, ale pak jsem si zvykla. Zkrátka jsem teď byla „žena v šátku“. Po pár dnech jsem si na šátek zvykla a zjistila jsem, že společně s respirátorem tvoří dobrou masku a ochranu proti okolí nejenom ve fyzické rovině, ale i v té psychické. Přestože jsem mezi lidmi vyčnívala, byla jsem pro ně vlastně neviditelná.
Nezbývalo nic jiného, než se vydat na kožní. Příčina padání se objevila zcela banální. Po prodělané sepsi organismu se tělo vyčerpalo natolik, že se zaměřilo na přežití a živit vlasy pro něj bylo zbytečné. Prý se to stává po takovém šoku, v mém případě okořeněné selháním ledvin. Nevím, zda mě zachránila zázračná vodička s kortikoidy od lékařky, nebo tělo samo rozhodlo, že má dost živin i na vlasy. Ale po 2 měsících zoufalství padání přestalo. Škody však jsou doteď masivní a je mi jasné, že to bude trvat minimálně rok, než vše opět doroste.